Neoplazmi se obično nazivaju neplazme. Kao glavni razlog pojave neoplazmi, stručnjaci nazivaju učinke ultraljubičastih zraka.
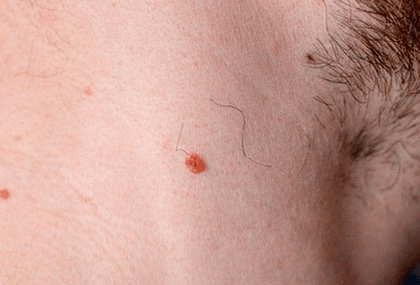
Drugi uzrok oštećenja kože su kancerogene tvari. Iza bilo kojeg novog obrazovanja na koži potrebno je pravovremeno nadzirati i konzultirati liječnika - onkologa.
Izvršit će sve potrebne dijagnostičke postupke. I preporučit će koje ćete daljnje akcije morati izvesti.
Papiloma, bradavica i kondilom - Sve je to posljedica aktivnosti papiloma virusa ili HPV -a. Virus ulazi u ljudsko tijelo i dugo je neaktivan. Pod utjecajem provociranih čimbenika dolazi do aktivacije HPV -a. To se očituje stvaranjem mekih rasta na koži i sluznici.
Neoplazma je u stanju pogoršati kvalitetu života, a njegove stanice karakteriziraju kotnju, što dovodi do onkologije. Pravovremena dijagnoza i liječenje papiloma na genitalijama ključ je zdravog i punog intimnog života žene.
Razlozi za pojavu papiloma u ustima
Glavni razlog pojave rasta u ustima je prisutnost ljudskog papiloma virusa u tijelu. Lako im je zaraziti: virus se prenosi na domaći način i kroz osobne kontakte (dodir, nezaštićen seks). Glavne metode infekcije virusom:
- Nepoštivanje pravila o osobnoj higijeni, upotreba zubnih četkica i ručnika drugih ljudi;
- Metoda kućanstva sastoji se od lošeg dezinfekcije predmeta i pribora koji se koriste zajedno s zaraženom osobom;
- Osobni kontakt s virusnim nosačem (poljupci, oralni seks, seksualni odnos);
- Infekcija novorođenog virusa javlja se tijekom prolaska duž porođajnog kanala od majke, koji je nosač HPV -a.
Razdoblje inkubacije bolesti može trajati nekoliko godina. HPV se može pronaći samo prolaznim testovima.
Postoji nekoliko čimbenika koji utječu na aktivaciju virusa i pojavu simptoma:
- Česte prehlade i kronični upalni procesi, smanjenje imuniteta;
- Stresni način života i loše navike;
- Hormonalna kršenja;
- Dugoročni unos antibiotika i kortikosteroida (hormonalni lijekovi);
- Bolesti gastrointestinalnog trakta;
- Trudnoća;
- Sustavna ozljeda sluznice usta (koristeći četkice za zube s tvrdim čekinjama, vrućom hranom i pićem, dentizacijom, grudnjacima);
- Karijes, parodontna bolest, gingivitis.
Svaki papiloma koji se pojavio na tijelu uzrokovan je isključivo HPV (virus humanog papiloma). Papillomi na intimnim mjestima široko su rasprostranjeni fenomen. Rast je u preponi, u vagini, na članu, na području anusa. Često se seksualni papilomi nalaze kod djece. Neoplazme ih mogu isporučiti nosaču ne samo ograničenju, već i fizičkoj nelagodi. Prema medicinskoj statistici, virus papiloma genitalija nalazi se u gotovo četvrtini populacije.
Mehanizam formiranja papiloma u intimnoj zoni
U neaktivnom stanju, seksualni virus ljudskog papiloma može živjeti u tijelu prilično dugo. Nosač virusa može zaraziti druge, u potpunosti nesvjestan toga.
Proces aktivacije i rasta virusnih stanica nastaje kada su zaštitne sile tijela oslabljene. Kao rezultat toga, događaju se neoplazme.
Suprotno raširenom mišljenju da papiloma izaziva nelagodu isključivo u kozmetičkom smislu, može izazvati i zdravstvene probleme.
Vrste HPV -a
Prema međunarodnim standardima, sve su neoplazme podijeljene u tri vrste:
- Benigni.
- Zloćudan.
- Granica (prekancerozna).
Važno je biti u stanju odrediti izgled papiloma na tijelu. Vrsta neoplazme ovisi o naprezanju virusa.
U većini slučajeva ljudi se suočavaju s ne -opasnim oblicima infekcije, koji ne štete zdravlje i ne uzrokuju samo estetsku nelagodu. Dovoljno je ukloniti takvu bradavicu da zaboravi na nelagodu.
Razlikovanje različitih vrsta bradavica na tijelu prilično je jednostavno uspoređujući različite fotografije. Svaku vrstu obrazovanja karakterizira brojne značajke, znajući za koje je lako sumnjati u određeni oblik bolesti.
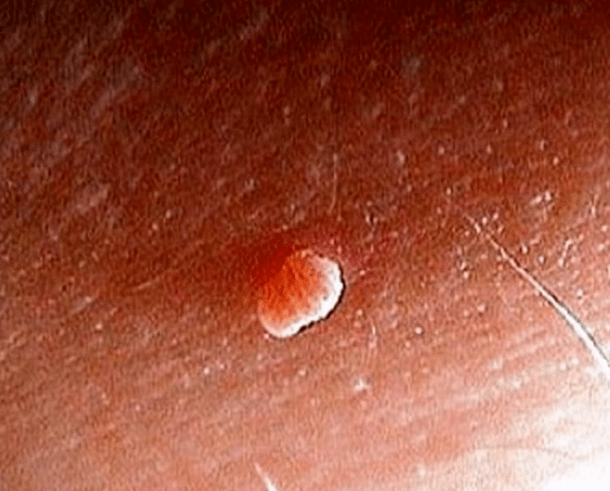
Obični papilomi ili vulgarne bradavice
Najčešći oblik manifestacije papiloma virusa su obični papilomi, popularno nazvani bradavice. Uzrokovano je nekoliko sojeva virusa, koji se lako prenose kontaktom i seksualno.
Prema statistikama, o svakoj trećoj osobi planeta barem jednom u njegovom životu naišao je na pojavu običnih papiloma.
U ustima postoji nekoliko vrsta papiloma:
- Epitelna hiperplazija - male formacije u obliku papila, najčešće nastale na stranama jezika;
- Jednostavan (vulgarni) papiloma pojavljuje se na nebu i ima oblik spljoštenog konusa;
- Vulgarni papiloma;
- Rast na desni najčešće su predstavljeni u obliku ravnog papiloma;
- Ravni papilomi;
- Filmski papilomi imaju suptilnu bazu, što je često uzrok krvarenja i upale, ako su ozlijeđeni. Nalaze se na ruci jezika;
- N weblomi na jeziku;
- Oštri kondilomi imaju oblik konusa, međusobno su povezani i tvore velike žarišta oštećenja;
- Oštri papilomi
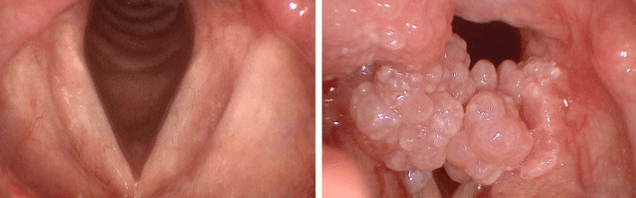
Važno! Prevremena dijagnostika prijeti rastu papilomatoznih čvorova na sluznici respiratornog trakta.
Papillomi na jeziku i obrazu mogu imati drugačiji oblik. Polipi na obrazu su mali mekani udarac i ne uzrokuju bol. Rast jezika podliježu iritaciji i mikro trazi, što može uzrokovati krvarenje.
Papillomi na krajnicima često se zbunjuju s laringitisom ili gnojnim grloboljima. Zbog rasta, može se primijetiti oticanje dišnog trakta i glasnica, što izaziva poteškoće u disanju.
Neugodni osjećaji prate proces apsorpcije hrane, čak i tekućine. Ponekad osoba doživljava prisutnost stranog tijela u grlu.
Pojava papiloma na grkljan može biti popraćena promjenama glasa, disanjem. Tijekom jedenja čvrste hrane, sluzava membrana s rastom može se srušiti. Crveno grlo kod djeteta može ukazivati na prisutnost rasta. Papilomatoza grkljana kod djece uzrok je bronhitisa.
Pojava patoloških formacija u obliku konusa ili polipa na desni (rast na gumi) opasna je po tome što će sluznica biti ozlijeđena četkicom ili protezama za zube. U konačnici, to će dovesti do upalnog procesa i infekcije ne -opuštenih čireva.
Papilomavirus, osim promjena kože, opasnost je za razvoj različitih bolesti. Vrsta infekcije pokazuje kako će se razviti i koja je opasnost.
Određivanje vrste kondila potrebno je za:
- Identifikacija postoji rizik od ponovnog rođenja rasta u zloćudni tumor;
- odabir učinkovitog liječenja;
- Određivanje vrste infekcije.
Jednostavan
Poznat i kao vulgarno ili uobičajeno. Stvaranju papiloma prethodi lagano goruće osjećaj.
S vremenom se pojavljuje sferni rast, nalik tumoru. Čak i kasnije, glatka površina neoplazme mijenja se u grubu, a boja iz tjelesnog prolazi u tamniju.
Dimenzije mogu varirati od 1 do 10 mm.
Najčešće se pojavljuju obične bradavice između prstiju i na dlanovima straga. U djece koja se uglavnom kreću puzanjem mogu se lokalizirati na koljenima. Su pojedinačni i višestruki.
Često vulgarni papilomi ne predstavljaju opasnost za zdravlje ljudi, što predstavlja benigne rast.
Subanarski
Sam naziv označava lokalizaciju papiloma. Da ih ne biste pogriješili s kukuruzom, postoji niz govovnih znakova:
- Neoplazma na svim znakovima podsjeća na običnu bradavicu;
- Postoji bol u području rasta prilikom nošenja cipela s malim veličinama;
- Nema uzorka kože, a površina gruba.
Plantarna verrucas inherentna mozaična papilomatoza, kada se s vremenom formiraju mjehurići u blizini osnovne formacije, papilomi.
U male djece plantarne bradavice mogu samostalno nestati.
Ravan
Imaju ovalni, ispruženi, rjeđe okrugli oblik. Karakterizira ih lagana visina - samo nekoliko milimetara strši iznad kože. Na lice je pogođeno, koža gornjeg dijela prsnog koša, ponekad vanjski genitalni organi.
Boja je malo tamnija od tjelesne tone. U blizini, avionski papilomi imaju svojstvo povezivanja na jedno mjesto, nakon čega postaju mnogo vidljiviji.
Film
Bradaonice koje karakteriziraju određena noga i uzdužni oblik nazivaju se navojnim (acrochordus). U početku, donja neoplazma ima oblik malog konusa, koji se ubrzo proteže.
Najčešće se nalaze kod muškaraca i žena nakon 40 godina. Lokalizirani su na vratu, na kapcima, ispod pazuha, u ingvinalnoj zoni, u blizini mliječnih žlijezda. Često ozlijeđeno zbog prisutnosti tanke noge, što je lako oštetiti odjeću ili netočno kretanje.
Oštar
Izvana nalikuju papilarnom obrazovanju. Oni mogu utjecati na kožu i po jednoj i u cijelim skupinama. Kako se razvijaju, kombiniraju se u jednu cjelinu, tvoreći meso ili svijetlo ružičastu boju češlja.
Izgled šiljastih bradavica izazvan je spolno prenosivom infekcijom. U tom pogledu, kondilomi utječu na genitalije, ingvinalnu zonu, područje u blizini anusa.
Oštri papilomi razvijaju se vrlo brzo i mogu zauzeti opsežni dio zdravih tkiva za nekoliko dana. Čak i nakon uspješnog liječenja, relaps nije isključen.
Medicina ima više od stotinu sorti papiloma virusa. Oko četrdesetak njih prenosi se seksualno, a u skladu s tim utječe na genitalije i muškaraca i žena, mnoge vrste HPV -a uopće ne štete, neke su posebno opasne i mogu izazvati onkološke bolesti.
Vrste virusa humanog papiloma uobičajene su za klasificiranje po stupnju vjerojatnosti stvaranja onkogenih formacija na koži. Razlikovati:
- Posebno opasan tip - 16, 18, 36, 45;
- Vrsta prosječne opasnosti je 31, 33, 35, 51, 52, 58;
- Siguran tip - 6, 11, 42, 43, 44.
HPV je mikroorganizam s do stotinu markica. Ovisno o vrsti koja utječe na osobu pečata HPV -a, na koži nastaju i različite vrste papiloma. Razlikuju se po izgledu, stopi rasta, lokaciji na tijelu.
Otkriveni su neki papilomatozni rastovi na sluznici usne šupljine, u mjehuru, kod žena u vagini i kod muškaraca u penisu.
Određivanje papiloma vrste neophodno je za odabir najučinkovitije metode liječenja i procjenu rizika od ponovnog rođenja ovog tumora u malignu.
Službena medicina dijeli HPV na 4 skupine:
- ne-onkogeni;
- nisko onkogeno;
- nošenje prosječnog onkogenog rizika;
- Karakterizirani visoki stupanj kancerogenicija.
Nekonkogeni, to jest, ne preporodite u tumor raka s vremenom, u pravilu su papilomi vulgarnog, ravnog, plantarnog tipa. Ako uzmemo opću definiciju papiloma, tada, prevedena s latinskog, možete je okarakterizirati kao "tumor u obliku papile".















